| |
1型糖尿病 |
|
|
|
|
|
|
|
|
|
|
|
type-1(1B) |
: |
・ウィルス等による自己免疫疾患(発症時より生命維持にインスリンは必須) |
|
(IDDM)
|
|
ハネムーン期は無い:数日から数ヶ月で自己分泌能は枯渇 |
|
| ↑:(1) |
実験動物には見られない本質的に進行性の病巣タイプ |
『 Lancet 』執筆者談
|
|
| ・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・ |
|
| ↓:(2) |
不適切な食事等による有害な効果のタイプ |
『 Lancet 』執筆者談
|
|
|
|
|
type-1(1A) |
: |
・医原性による免疫性症候群(コントロール良の病態でも生命維持に必要) |
|
(SPIDDM) |
|
不適切な診断の中、無理解や不適切な医療制限等により悪化:数ヶ月で顕性糖尿病、4年未満でSPIDDMに至る |
|
(1.5型の発症形態の抗体を陰性化し、抵抗性や機能不全等を改善した病態にも関わらず自己分泌能が枯渇) |
↑:※「1型糖尿病」・・・自己免疫に関わり、短期間で廃絶・枯渇に至る。
生命維持に適切な理解と強化インスリン療法の手段は必須・・・「障害」 |
体内のインスリン生産量の検査:血中C-ペプチド(高感度血中CPR)値
・・・患者の自己分泌能の検査:廃絶の証明値:0.1ng/ml未満
(「未満」はその数値を含まない、下二桁表示。) |
| 1型糖尿病患者数:約1万人強:厚生労働省・健康局平成18年度第4回特定疾患対策懇談会(2007.03.12) |
| 膵島移植待機患者:2006年9月1日現在135名→2007年12月31日現在132名(膵・膵島移植研究会) |
| 年代 |
待機患者数 |
| 10代 |
1名 |
| 20代 |
26名 |
| 30代 |
48名 |
| 40代 |
30名 |
| 50代 |
14名 |
| 60代 |
13名 |
| 合計 |
132名 |
| 注意:この待機患者の中には、研究会の不適切な判定で、厳格な適応基準(判定基準)外の患者(自己分泌能が廃絶・枯渇していない病型)も、相当数含まれている事が判明しています。 |
|
|
|
問題を抱え、糖尿病が強く疑われる人や可能性を否定できない「予備軍」が
合わせて2210万人と推計:厚生労働省の「2007年国民健康・栄養調査」
|
↓:※「2型糖尿病」・・・問題に対して適切な理解と闘病が重要。
不適切な対応で悪化・重症化。コントロール不良や合併症で死に至る危険性「大」・・・「病気」 |
薬物等の適正化。
抵抗性の是正。生活習慣の是正。高血糖に至る主病や原因の是正。病態や内部差別の回避や是正等は必須 |
問題の改善、抗体を陰性化する努力、前向きで適切な闘病によっては、
1A型1型糖尿病に該当(廃絶値に至る場合)する場合もある。 |
| |
1.5型糖尿病 |
|
|
|
|
|
|
|
|
|
|
|
type-1.5(LADA) |
┬ |
type 2-d・・・(インスリン欠乏性2型糖尿病) |
|
└ |
type 2-s・・・(インスリン受容性2型糖尿病) |
|
|
|
それぞれインスリンの感受性は正常
悪化時的に適切に補う必要も場合もあるが、
問題改善を怠り、過剰や無理解漫然利用等で自己分泌能が薬物により欠乏。薬物依存症に至る危険性が「大」 |
|
|
|
|
|
・劇症型・急性型・緩除進行型等様々である。・・・ハネムーン期がある。早期のこの期間の対応が重要! |
|
一時的に廃絶値に至る場合もあるが、適切な診断と適切な手段による闘病で自己分泌能は機能が改善される。
自己分泌能の数値や進行によって強化インスリン療法が必要となる事もある。 |
|
・生活習慣に関わらない2型糖尿病で抗体を介する。:殆どがGAD抗体を介し、β細胞は不足する |
|
この型は2型糖尿病患者のかなりの割合(16%)を占めており、ケトン症(1型糖尿病に特有) も インスリン抵抗性(2型糖尿病に特有) も 持たない糖尿病である。
インスリン抵抗型の糖尿病はほかにも 妊娠糖尿病、その他の糖尿病:多嚢胞性卵巣症候群、黒色表皮腫、若年者糖尿病の成熟発現(MODY)、ミトコンドリア遺伝子異常等々様々な形態がある。 |
|
(肥満無し、自己分泌値は正常又はやや低い、TG値・HDL値・血圧は正常、身体的に健康) |
|
・生活習慣に関連(特に「食」)する抗体に対する不適切な理解とコントロール不良による重症糖尿病 |
|
このタイプの2型糖尿病の患者の中にはインスリン依存症となり、インスリンの注射をやめるとケトアシドーシスを発症するようになる患者もいる
|
|
1.5型糖尿病はたいていやせているか標準体重の成人が発病する。
1.5型の患者はインスリンへの受容性は正常だが、1型糖尿病の患者と同様に体内でのインスリンの生産が不足している。
1.5型の患者は血糖値を正常に保つことができる場合、2型の患者に典型的に見られる高コレステロール、高血圧、循環器系への高い危険性を持たない。
1.5型糖尿病は1型と2型の特徴を合わせ持っている。
|
|
|
|
血液中の抗体の検査で、すぐに1型糖尿病と診断されれば、インスリンの投与をすぐに受けることでより長い期間インスリンの生産が続き、血糖値を正常値にする上での問題が少なくなる。ベータ細胞が機能している間は血糖値を正常に保つのはより容易となるからだ。自分の糖尿病のタイプを知っておくことで年齢や病気の進行による病状の変化をよりよく理解することもできる。
たとえばインスリン抵抗性を持つ糖尿病患者の場合、スルホニル尿素(SU剤) による治療を数年間続いた後治療の効果がなくなり、なおかつC-ペプチド値が低い場合、インスリンの投与を始める必要があるかもしれない。
一方C-ペプチド値が正常である場合、経口薬をもう一種類追加して食事に注意し、よい運動をするだけで十分だろう。
治療法の見直しは病気の進展次第であり、患者の治療および生活習慣の結果であるとは限らない。
1997年にアラバマ州バーミンガムで David Bell 博士によって行われた調査では、インスリンの投与を受けていた2型糖尿病患者のインスリン投与量を減らし、経口薬による治療で病状を改善できるかが実験された。Bell博士はC-ペプチドの検査を行い、正常値の患者を選んだ。
C-ペプチド値が正常な患者130人中100人がインスリンの投与を中止しグリブライドとメトフォルミンの投与および当時新しく開発された治療法のみで病状をコントロールできた。その結果によれば、HbA1c値の検査によって1日2回のインスリン投与よりもこれら2種類の経口薬のほうが効果的であることが示された。
これ以外の患者は夕食時または就寝時のみのインスリンの投与とこれら2種類の経口薬の併用でヘモグロビン値が改善された。
|
|
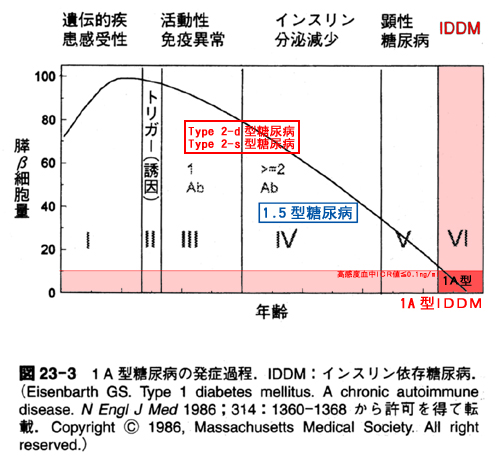 |
|
2型糖尿病 |
|
type-2 (NIDDM) |
|
|
|
|
|
|
|
|
|
|
・様々な生活習慣の改善は必須・・・生活習慣を改善せずにいると慢性的に重症化し、薬物依存に至る危険性「大」 |
|
2型糖尿病の場合、特に患者の生活習慣が改善されず、ストレスが増えて膵臓に負担がかかってしまった場合、病状の進行とともに体内でのインスリンの生産が減少し、自己インスリンが必要量を下回ることもある。
|
|
・主病や食生活習慣(肥満など)に大いに関わる2型糖尿病 |
|
・慢性重症2型糖尿病 |
|
・様々な抵抗性や機能不全etc.により、心疾患・脳疾患・多臓器に疾患を持ち、後戻りできない合併症で死に至る
2型糖尿病の定義はメタボリック症候群との関連によりさらにはっきりとした。
メタボリック症候群はインスリンへの抵抗性、高コレステロール(200以上)、高トリグリセリード(TG,200以上)、HDL(善玉コレステロール)が低いこと(40mg/dl以下)、高血圧そして通風を特徴とする。
太りすぎの人、特に腹部が太っている人はメタボリック症候群の危険性が高い。
またメタボリック症候群に起因する高コレステロールや高血圧は心臓病、脳卒中、腎疾患の原因となる。
インスリンへの抵抗性を持つ人はメタボリック症候群(シンドロームX=死の四重奏とも言われる)に分類される。
アメリカ人の25%がメタボリック症候群を発症するが、そのうち2型糖尿病を発病するのはわずか30%である。
糖尿病を発病するのは、体がインスリンをより多く必要とするようになるにもかかわらず、インスリンの生産が追いつかなくなる場合である。
メタボリック症候群の患者はインスリンへの抵抗性を持つため高血圧になりやすい。
|
|
DEDD(アポトーシス関連肥満遺伝子):2009年、体の大きさを調節する遺伝子が糖尿病を引き起こす原因にもなることをマウス実験で確認。DEDD遺伝子が働かないようにしたマウスに糖分を与えたところ、血糖値が2時間経過しても下がらないなどの異常が見られた。しらべると、すい臓のインスリンを分泌する細胞が正常の半分ぐらいだった。また、インスリン分泌に関する酵素の活性化との関係を調べると正常の半分ぐらいしか酵素が働かず、インスリンが効率よく分泌されていないことも分かったという。 |
|
|
|
|
|
|
|
|
|
|
|
|
|
まれに膵臓の損傷や手術が非インスリン抵抗型の糖尿病を発病させることもある。この場合、膵臓が摘出されたり大きな損傷を受けたりするとインスリンを送る機能の障害によりインスリン依存の糖尿病(膵性糖尿病)となる。・・・自己膵島移植等
|
|
|
|
|
|
|
|
|
|
|
以下は患者当事者ではない「関係者」
・・・×立場立場で利権に群がる危険性を「大いに」はらんでいく「医原性」の原因にも成り得ます |
|
|
|
|
|
3型糖尿病 |
|
患者の家族及び関係者を指す(IDF会長談) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4型糖尿病 |
|
糖尿病で「糧」を得ている医療関係者達を指す(IDF会長談) |
|
|
|